ΕΝΟΤΗΤΕΣ
ToggleΕΝΟΤΗΤΕΣ
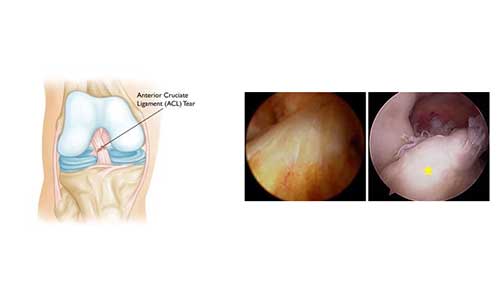
Ρήξη πρόσθιου χιαστού συνδέσμου
ΑΝΑΤΟΜΙΑ
Η άρθρωση του γόνατος αποτελείται από τρία οστά: Το μηριαίο, τη κνήμη και την επιγονατίδα. Η τελευταία ευρισκόμενη μπροστά από την άρθρωση παρέχει, μεταξύ των άλλων, προστασία.
Αυτά τα οστά συνδέονται μεταξύ τους με συνδέσμους. Υπάρχουν 4 κύριοι σύνδεσμοι στο γόνατο οι οποίοι δρουν σαν ισχυροί ιμάντες (σχοινιά) που συγκρατούν τα οστά στη θέση τους και σταθεροποιούν το γόνατο.

ΠΛΑΓΙΟΙ ΣΥΝΔΕΣΜΟΙ
Οι πλάγιοι σύνδεσμοι ευρίσκονται, όπως δηλώνει το όνομά τους, στα πλάγια του γόνατος. Ο έσω πλάγιος σύνδεσμος συνδέει το μηριαίο οστό με την κνήμη ενώ ο έξω πλάγιος σύνδεσμος συνδέει το μηριαίο οστό με την περόνη. Και οι δύο ελέγχουν την κίνηση των οστών στον πλάγιο άξονα και προστατεύουν το γόνατο από τις παθολογικές κινήσεις ραιβότητας και βλαισότητας.
ΧΙΑΣΤΟΙ ΣΥΝΔΕΣΜΟΙ
Οι χιαστοί σύνδεσμοι ευρίσκονται εντός της άρθρωσης του γόνατος και διασταυρώνονται μεταξύ τους, σχηματίζοντας ένα Χ, με τον πρόσθιο χιαστό σύνδεσμο προς τα εμπρός και τον οπίσθιο προς τα πίσω. Με αυτή την διάταξη ελέγχουν την προσθιοπίσθια και μέρος της στροφικής κίνησης του γόνατος. Ειδικότερα, ο οπίσθιος χιαστός αποτρέπει την οπίσθια μετακίνηση (ολίσθηση) της κνήμης σε σχέση με το μηριαίο (μηρό). Είναι ισχυρότερος από τον πρόσθιο χιαστό και τραυματίζεται πιο σπάνια. Αποτελείται από δύο μέρη που συνδυάζονται με τέτοιο τρόπο ώστε να δημιουργούν μια δομή στο μέγεθος του μικρού δακτύλου ενός ανθρώπου.
ΠΕΡΙΓΡΑΦΗ
Η ρήξη του πρόσθιου χιαστού συνδέσμου (ΠΧΣ) είναι μια από τις πιο συχνές συνδεσμικές κακώσεις του γόνατος. Η συχνότητα των τραυματισμών του ΠΧΣ στις ΗΠΑ εκτιμάται σήμερα στις 200.000 ετησίως με 100.000 χειρουργικές επεμβάσεις αποκατάστασης. Σε γενικές γραμμές, η συχνότητα εμφάνισης ρήξης του ΠΧΣ είναι μεγαλύτερη σε άτομα που συμμετέχουν σε αθλήματα “επαφής” ή υψηλού κινδύνου όπως καλαθοσφαίριση, ποδόσφαιρο, σκι κ.α.
Περίπου το 50% των κακώσεων του ΠΧΣ συμβαίνουν σε συνδυασμό με βλάβες στον μηνίσκο, τον αρθρικό χόνδρο ή άλλων δομών του γόνατος. Επιπλέον, συχνά οι ασθενείς παρουσιάζουν οστικό οίδημα κάτω από την επιφάνεια του χόνδρου, βλάβη που απεικονίζεται καλύτερα με μια Μαγνητική τομογραφία (MRI) και μπορεί παράλληλα να υποδεικνύει τραυματισμό του υπερκείμενου αρθρικού χόνδρου.
ΑΙΤΙΟΛΟΓΙΑ
Εκτιμάται ότι το 70% των τραυματισμών του ΠΧΣ προκαλούνται από μηχανισμούς που δεν περιλαμβάνουν την επαφή του αθλητή με άλλον αθλητή, ενώ το 30% των κακώσεων είναι αποτέλεσμα της άμεσης επαφής με άλλον παίκτη.
Ο μηχανισμός κάκωσης συχνά περιλαμβάνει επιβράδυνση και περιστροφική κίνηση του γόνατος ή ανώμαλη προσγείωση στο εν λόγω σκέλος.
Αρκετές μελέτες έχουν δείξει ότι οι αθλήτριες παρουσιάζουν μεγαλύτερη συχνότητα τραυματισμού του ΠΧΣ σε σχέση με τους άνδρες αθλητές σε ορισμένα αθλήματα. Αυτό πιθανώς οφείλεται σε διαφορές στην φυσική κατάσταση, την μυϊκή δύναμη και τον νευρομυϊκό έλεγχο. Επιπλέον, έχει προταθεί ως αιτία η διαφορετική ευθυγράμμιση του γόνατος στις γυναίκες (γωνία Q) καθώς και οι επιδράσεις των οιστρογόνων στον σύνδεσμο.
Κατά τον τραυματισμό, ο ασθενής βιώνει άμεσα έναν οξύ πόνο και ακολουθεί οίδημα της άρθρωσης (αίμαρθρο), ενώ έχει την αίσθηση αστάθειας αναφέροντας ότι «το γόνατο φεύγει από τη θέση του». Μέσα σε λίγες ώρες το οίδημα επιδεινώνει το αίσθημα πόνου και αδυναμίας κάμψης και έκτασης της άρθρωσης, καθιστώντας αρκετά δύσκολο τον ορθοστατισμό και το περπάτημα.
ΚΛΙΝΙΚΗ ΕΞΕΤΑΣΗ
Κατά την αρχική εκτίμηση, ο Ορθοπαιδικός θα ζητήσει έναν ακτινολογικό έλεγχο για να αποκλείσει σοβαρότερες βλάβες όπως το κάταγμα του εγγύς πέρατος της κνήμης (κνημιαίο πλατώ). Επιπλέον, στην υποψία ρήξης του ΠΧΣ ο ιατρός μπορεί να συστήσει μια Μαγνητική τομογραφία για την λεπτομερή απεικόνιση του ΠΧΣ, των μηνίσκων και των άλλων συνδέσμων του γόνατος.
Ωστόσο, πέρα απο τις ειδικές απεικονιστικές εξέτάσεις, η διάγνωση της ρήξης του ΠΧΣ είναι αμιγώς κλινική, και βασίζεται στην ακριβή και λεπτομερή εξέταση του ασθενούς από τον Ορθοπαιδικό.
Στην περίπτωση της πλήρους ρήξης του ΠΧΣ, ο εξεταστής αισθάνεται μια αυξημένη προσθιοπίσθια κίνηση της κνήμης σε σχέση με το μηριαίο οστό (ιδίως σε σύγκριση με το κανονικό πόδι).
Μια άλλη δοκιμασία για τον ΠΧΣ είναι το pivot shift test (δοκιμασία περιστροφής). Σε αυτή τη δοκιμασία, η κνήμη ξεκινάει προς τα εμπρός όταν το γόνατο είναι σε πλήρη έκταση, ενώ στη συνέχεια μετακινείται προς τα πίσω και στη σωστή θέση σε σχέση με το μηριαίο οστό, όταν το γόνατο κάμπτεται πέραν των 30 μοιρών.

ΦΥΣΙΚΗ ΕΞΕΛΙΞΗ ΜΕΤΑ ΤΟΝ ΤΡΑΥΜΑΤΙΣΜΟ
Η φυσική εξέλιξη ενός τραυματισμού του ΠΧΣ χωρίς χειρουργική επέμβαση διαφέρει από ασθενή σε ασθενή και εξαρτάται από το επίπεδο δραστηριότητάς του, τον βαθμό βλάβης και την αστάθεια που προκαλεί.
Η πρόγνωση της μερικής ρήξης του ΠΧΣ είναι συχνά ευνοϊκή για τον ασθενή, με μια περίοδο ανάρρωσης και αποκατάστασης 3 περίπου μηνών. Ωστόσο, ορισμένοι ασθενείς με μερική ρήξη παρουσιάζουν έντονα συμπτώματα αστάθειας και πρέπει να παρακολουθούνται τακτικά για να εκτιμηθεί η πραγματική σταθερότητα της άρθρωσης.
Η πλήρης ρήξη του ΠΧΣ έχει χειρότερη πρόγνωση. Η αστάθεια του γόνατος είναι εμφανής και αποτρέπει τον ασθενή από τις αθλητικές δραστηριότητες που περιλαμβάνουν περιστροφή και φόρτιση του σκέλους, ενώ σε ορισμένες περιπτώσεις ασθενών επηρεάζεται ακόμη και το βάδισμα. Από την άλλη, περιγράφονται ασθενείς που συνέχισαν να ασχολούνται με τα σπορ χωρίς κανένα σύμπτωμα αστάθειας. Αυτή η ποικιλότητα στα συμπτώματα σχετίζεται με τη βαρύτητα του αρχικού τραυματισμού, καθώς και με τις φυσικές απαιτήσεις του ασθενούς. Περίπου οι μισές κακώσεις του ΠΧΣ περιλαμβάνουν συγχρόνως και βλάβη στον μηνίσκο, τον αρθρικό χόνδρο ή άλλους συνδέσμους. Επιπλέον, η ρήξη του ΠΧΣ μπορεί να προκαλέσει δευτερογενείς βλάβες στις δομές του γόνατος. Συγκεκριμένα, τα επαναλαμβανόμενα επεισόδια αστάθειας προκαλούν κάποιου είδους βλάβη στους μηνίσκους (90%) όταν επανεκτιμώνται στα 10 έτη από τον αρχικό τραυματισμό. Κατά τον ίδιο τρόπο, η βλάβη στον αρθρικό χόνδρο του γόνατος εμφανίζεται στο 70% των ασθενών μετά από ρήξη του ΠΧΣ.

ΣΥΝΤΗΡΗΤΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
Με την συντηρητική αντιμετώπιση, η προοδευτική φυσικοθεραπεία μπορεί να βοηθήσει στην αποκατάσταση του γόνατος σε ένα μεγάλο βαθμό, έως την προ τον τραυματισμό κατάσταση. Με ειδικά προγράμματα ο ασθενής μπορεί να εκπαιδευτεί ώστε να επανακτήσει την σταθερότητα της άρθρωσής του. Συμπληρωματικά, μπορεί να κάνει χρήση ενός λειτουργικού νάρθηκα ή επιγονατίδας. Ωστόσο, πολλοί ασθενείς που επιλέγουν να αντιμετωπίσουν την κάκωση συντηρητικά εμφανίζουν δευτεροπαθείς κακώσεις στο γόνατο λόγω επαναλαμβανόμενων επεισοδίων αστάθειας.
Στη περίπτωση συνδυασμένων κακώσεων (ρήξη ΠΧΣ με άλλους τραυματισμούς στο γόνατο) συστήνεται συνήθως η χειρουργική αντιμετώπιση, χωρίς αυτό να σημαίνει ότι δεν μπορεί ο ασθενής να επιλέξει την συντηρητική αντιμετώπιση.
Η μη χειρουργική θεραπεία μιας μεμονωμένης ρήξης του ΠΧΣ ενδείκνυται για τους εξής ασθενείς:
- Ασθενείς με μερική ρήξη ΠΧΣ χωρίς συμπτώματα αστάθειας.
- Ασθενείς με πλήρη ρήξη ΠΧΣ χωρίς συμπτώματα αστάθειας σε αθλητικές δραστηριότητες χαμηλών απαιτήσεων
- Ασθενείς με ήπια χειρωνακτική εργασία και καθιστική ζωή
- Παιδιά, στα οποία οι επιφυσιακές πλάκες είναι ακόμα ανοικτές.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
Η αποκατάσταση μετά από ρήξη πρόσθιου χιαστού συνδέσμου δεν γίνεται με απλή συρραφή καθώς έχει αποδειχθεί ότι αποτυγχάνει με τον χρόνο. Κατά συνέπεια, ο σύνδεσμος αντικαθίσταται με τενόντιο μόσχευμα.
Τα μοσχεύματα που συνήθως χρησιμοποιούνται για την αντικατάσταση του ΠΧΣ περιλαμβάνουν:
- Αυτομόσχευμα (από τον ίδιο τον ασθενή) επιγονατιδικού τένοντα
- Αυτομόσχευμα οπισθίων μηριαίων (hamstrings)
- Αλλομόσχευμα (πτωματικό) επιγονατιδικού, αχιλλείου, ημιτενοντώδη, ισχνού ή οπίσθιου κνημιαίου τένοντα.
Οι ασθενείς που υποβλήθηκαν με χειρουργική αποκατάσταση του ΠΧΣ παρουσίασαν μακροπρόθεσμα ποσοστά επιτυχίας από 82% έως 95%. Υποτροπιάζουσα αστάθεια και αποτυχία του μοσχεύματος παρατηρούνται στο περίπου 8% των περιπτώσεων.
Ο στόχος της χειρουργικής επέμβασης είναι η αποκατάσταση του ΠΧΣ και της σωστής λειτουργίας των συνδέσμων για ένα σταθερό γόνατο, που θα επιτρέψει στον ασθενή την επιστροφή του στις αθλητικές δραστηριότητες. Υπάρχουν ορισμένοι παράγοντες που ο ασθενής πρέπει να εξετάσει, πριν αποφασίσει υπέρ ή κατά της χειρουργικής επέμβασης.
ΠΡΟΒΛΗΜΑΤΙΣΜΟΙ ΓΙΑ ΤΟΝ ΑΣΘΕΝΗ
Οι ενήλικες ασθενείς που συμμετέχουν σε αθλήματα ή εργασίες που απαιτούν κινήσεις περιστροφής ή απότομης εναλλαγής κατεύθυνσης, καθώς και αυτοί με βαριά χειρωνακτική εργασία οφείλουν να εξετάσουν το ενδεχόμενο της χειρουργικής επέμβασης. Σε αυτή την ομάδα περιλαμβάνονται και μεγαλύτεροι σε ηλικία ασθενείς, γιατί η δραστηριότητα είναι αυτή που καθορίζει την ανάγκη για χειρουργική αντιμετώπιση και όχι η ηλικία.
Στους έφηβους ασθενείς η χειρουργική αποκατάσταση της ρήξη πρόσθιου χιαστού συνδρέσμου μπορεί να προκαλέσει τραυματισμό της αναπτυξιακής πλάκας, οδηγώντας σε προβλήματα ανάπτυξης των οστών. Γι’αυτόν τον λόγο, ο Ορθοπαιδικός μπορεί να καθυστερήσει την επέμβαση μέχρι το παιδί να είναι πιο κοντά στην σκελετική ωρίμανση ή να τροποποιήσει την τεχνική της επέμβασης για να μειωθεί ο κίνδυνος τραυματισμού της αναπτυξιακής πλάκας.
Ένας ασθενής με ρήξη του και σημαντική λειτουργική αστάθεια έχει υψηλό κίνδυνο να αναπτύξει δευτερογενείς βλάβες στο γόνατο και θα πρέπει, συνεπώς, να εξετάσει την χειρουργική αποκατάσταση του ΠΧΣ.
Συγκεκριμένα, η ρήξη του ΠΧΣ με συνδυασμό κάκωσης στους μηνίσκους (50%), στον αρθρικό χόνδρο (30%) και στους πλαγίους συνδέσμους είναι συνήθεις. Η λεγόμενη «ατυχής τριάδα» αφορά ρήξη του ΠΧΣ, του έσω μηνίσκου και του έξω πλαγίου. Σε όλες αυτές τις περιπτώσεις συνδυασμένων κακώσεων, η χειρουργική αποκατάσταση οδηγεί σε καλύτερα μακροπρόθεσμα αποτελέσματα.
ΧΕΙΡΟΥΡΓΙΚΕΣ ΕΠΙΛΟΓΕΣ
Αυτομόσχευμα επιγονατιδικού τένοντα:
Κατά την επέμβαση λαμβάνεται το μέσο 1/3 του επιγονατιδικού τένοντα μαζί με τα οστικά τεμάχια από τις δύο πλευρές (κνήμη και επιγονατίδα). Από ορισμένους χειρουργούς θεωρείται το καλύτερο μόσχευμα για την αποκατάσταση του ΠΧΣ κύριως για τους αθλητές υψηλών απαιτήσεων. Σε μελέτες που συνέκριναν τα αποτελέσματα του επιγονατιδικού τένοντα και των οπισθίων μηριαίων για την αποκατάσταση του ΠΧΣ, το ποσοστό αποτυχίας του μοσχεύματος ήταν χαμηλότερο για την ομάδα του επιογονατιδικού (1,9% έναντι 4,9%). Από την άλλη, η χρήση του επιγονατιδικού τένοντα για μόσχευμα οδηγεί σε μεγαλύτερη συχνότητα εμφάνισης μετεγχειρητικού επιγονατιδομηριαίου πόνου.
Τα πιθανά προβλήματα μετά απο χρήση του επιγονατιδικού τένοντα περιλαμβάνουν:
- Μετεγχειρητικό επιγονατιδομηριαίο πόνο
- Πόνο κατά τη γονυκλισία (γονάτισμα)
- Ελαφρώς αυξημένο κίνδυνο μετεγχειρητικής δυσκαμψίας
- Ελαφρώς αυξημένο κίνδυνο κατάγματος επιγονατίδας

Αυτομόσχευμα οπισθίων μηριαίων:
Ο ημιτενοντώδης τένοντας από την εσωτερική πλευρά του γόνατος χρησιμοποιείται για τη δημιουργία του μοσχεύματος που θα χρησιμοποιηθεί για την ανακατασκευή του ΠΧΣ. Ορισμένες φορές χρησιμοποιείται επικουρικά και ο ισχνός τένοντας που ανευρίσκεται πλησίον του ημιτενοντώδους. Με αυτόν τον τρόπο δημιουργείται ένα μόσχευμα «δύο ή τεσσάρων στρωμάτων».
Οι χειρουργοί που προτιμούν τους οπίσθιους μηριαίους σαν μόσχευμα διατείνονται ότι δημιουργούνται λιγότερα προβλήματα σχετιζόμενα με τη δότρια περιοχή, συμπεριλαμβανομένων:
- Λιγότερων προβλημάτων με τον επιγονατιδομηριαίο πόνο
- Μικρότερη μετεγχειρητική δυσκαμψία
- Μικρότερες τομές
- Ταχύτερη ανάρρωση

Υπάρχουν κάποιες ενδείξεις ότι οι ασθενείς οι οποίοι έχουν εγγενή συνδεσμική χαλαρότητα και υπερέκταση του γόνατος μπορεί να έχουν αυξημένο κίνδυνο μετεγχειρητικής χαλαρότητας του μοσχεύματος και ως εκ τούτου, ορισμένοι συνάδελφοι συνιστούν τη χρήση επιγονατιδικού τένοντα σε αυτούς τους ασθενείς.
Επιπλέον, δεδομένου ότι οι οπίσθιοι μηριαίοι παρέχουν δυναμική υποστήριξη κατά της βλαισότητας, μερικοί χειρουργοί θεωρούν τη χρήση τους αντένδειξη για την ανακατασκευή του ΠΧΣ.
Αλλομοσχεύματα:
Τα αλλομοσχεύματα είναι μοσχεύματα που λαμβάνονται από ανθρώπινο πτώμα και γίνονται ολοένα και πιο δημοφιλή.
Χρησιμοποιούνται συνήθως σε ασθενείς στους οποίους έχουν αποτύχει τα αυτομοσχεύματα για την αποκατάσταση για τη ρήξη πρόσθιου χιαστού συνδέσμου ή σε αυτούς που χρειάζεται να ανακατασκευαστούν παραπάνω από ένας σύνδεσμος. Τα πλεονεκτήματα της χρήσης αλλομοσχεύματος περιλαμβάνουν την εξάλειψη του πόνου που προκαλείται από την λήψη του μοσχεύματος, τον μειωμένο χρόνο χειρουργείου και τις μικρότερες τομές.
Ωστόσο, τα αλλομοσχεύματα συνδέονται με κίνδυνο λοίμωξης, συμπεριλαμβανομένης της μετάδοσης ιών (HIV και Ηπατίτιδα C). Οι επιπλοκές αυτού του είδους οδήγησαν σε βελτιώσεις επεξεργασίας των αλλομοσχευμάτων.

ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ
Πριν την χειρουργική επέμβαση, ο ασθενής αποστέλλεται για φυσικοθεραπεία. Οι ασθενείς που έχουν ένα άκαμπτο, οιδηματώδες γόνατο με έλλειμμα στο εύρος κίνησης μπορεί να παρουσιάσουν αρκετά μετεγχειρητικά προβλήματα. Συνήθως, απαιτούνται 3 με 4 εβδομάδες από τη στιγμή του τραυματισμού έως το χειρουργείο.
Η χειρουργική επέμβαση συνήθως αρχίζει με την εξέταση του γόνατος του ασθενούς όσο είναι πλήρως χαλαρωμένος από την αναισθησία. Αυτή η τελική εξέταση χρησιμοποιείται για να βεβαιωθεί η ρήξη πρόσθιου χιαστού συνδέσμου.
Ανάλογα με την περίπτωση και τη βούληση του χειρουργού, συλλέγεται το αυτομόσχευμα (ή αποψύχεται αν πρόκειται για αλλομόσχευμα), και αφού ετοιμαστεί, ο χειρουργός τοποθετεί το αρθροσκόπιο και τα εργαλεία εντός της άρθρωσης. Μετά από έναν επιμελή καθαρισμό, αποκαθίστανται τυχόν βλάβες των μηνίσκων.
Βάσει των πιο συνηθισμένων τεχνικών ανακατασκευής για τη ρήξη πρόσθιου χιαστού συνδέσμου, διανοίγονται οστικές σήραγγες (τούνελ) στην κνήμη και το μηριαίο οστό για την τοποθέτηση του μοσχεύματος ακριβώς στην ίδια θέση όπου βρισκόταν ο ΠΧΣ και με την ίδια – όσο το δυνατόν – διεύθυνση και τάση. Το μόσχευμα με τη βοήθεια ραμμάτων και ειδικής βελόνης περνάει από τα τούνελ και σταθεροποιείται με την επιθυμητή τάση με τη βοήθεια βίδας παρεμβολής ή συνδετήρες. Τα υλικά που χρησιμοποιούνται για τη συγκράτηση του μοσχεύματος δεν αφαιρούνται.
Οι παραλλαγές στις τεχνικές περιλαμβάνουν διαφορετικές τομές και υλικά σταθεροποίησης του μοσχεύματος που αλλάζουν ανάλογα με την περίσταση και τις συνήθειες του χειρουργού. Πριν το τέλος της επέμβασης, ο χειρουργός ελέγχει το μόσχευμα και βεβαιώνεται για τη σωστή τάση του. Ακολουθεί σύγκλειση κατά στρώματα και περίδεση. Ο ασθενής συνήθως εξέρχεται τη ίδια ημέρα ή την επόμενη.

ΧΕΙΡΟΥΡΓΙΚΕΣ ΕΠΙΠΛΟΚΕΣ
- Λοίμωξη. Η συχνότητα εμφάνισης ανέρχεται από το 0,2% έως το 0,48%. Έχουν αναφερθεί βακτηριακές λοιμώξεις μετά από χρήση αλλομοσχεύματος κυρίως λόγω ακατάλληλης τεχνικής αποστείρωσης.
- Μετάδοση ιών. Τα αλλομοσχεύματα εμπλέκονται με αυξημένο κίνδυνο μετάδοσης ιών όπως HIV και Ηπατίτιδας C παρά τους ελέγχους. Εντούτοις, το υπολογισμένο ρίσκο μετάδοσης HIV από αλλομόσχευμα ανέρχεται σε λιγότερο από 1/1.000.000.
- Αιμορραγία, παραισθησία. Πολύ σπάνια έχει αναφερθεί τραυματισμός της ιγνυακής αρτηρίας (0,01%) και πάρεση ή παραισθησία του άκρου.
- Θρόμβωση. Όπως και σε κάθε επέμβαση στα κάτω άκρα, η θρόμβωση αποτελεί έναν υπαρκτό κίνδυνο για τον ασθενή που υπολογίζεται στο 0,12%.
- Αστάθεια. Είναι δυνατόν να παρουσιαστεί μετεγχειρητική αστάθεια λόγω επαναρρήξης ή λόγω μειωμένης τάσης του ΠΧΣ κυρίως λόγω πλημελούς και κακής τεχνικής (αναφέρονται ποσοστά από 2,5% έως 34%).
- Δυσκαμψία. Αναφέρεται δυσκαμψία μεταξύ 5% με 25% μετεγχειρητικά.
ΑΠΟΘΕΡΑΠΕΙΑ
Η φυσικοθεραπεία είναι ένα σημαντικό κομμάτι της αποκατάστασης μετά από ανακατασκευή του ΠΧΣ, με ασκήσεις που αρχίζουν αμέσως μετά την επέμβαση. Μεγάλο μέρος της επιτυχίας της ανακατασκευής του ΠΧΣ εξαρτάται από τη συμμόρφωση του ασθενούς στο εντατικό πρόγραμμα φυσικοθεραπείας. Με τις νέες προαναφερθείσες χειρουργικές τεχνικές και την ισχυρότερη σταθεροποίηση του μοσχεύματος χρησιμοποιείται μια επιταχυνόμενη πορεία αποκατάστασης.
Μετεγχειρητική πορεία: Στις πρώτες 10-14 ημέρες μετά την επέμβαση, το τραύμα διατηρείται καθαρό και στεγνό και στις αρχές δίνεται έμφαση στην ανάκτηση της έκτασης και της ενδυνάμωσης του τετρακεφάλου.
Η παγοθεραπεία μειώνει το οίδημα και την ένταση του πόνου, ενώ παράλληλα μπορεί να γίνει χρήση του μηχανήματος της παθητικής κάμψης και έκτασης του γόνατος. Η φόρτιση του σκέλους του ασθενούς καθορίζεται ανάλογα με την περίπτωση.
Αποθεραπεία: Οι στόχοι της αποθεραπείας περιλαμβάνουν την μείωση του οιδήματος, τη διατήρηση της κινητικότητας και την αποκατάστασης του πλήρους εύρους κίνησης του γόνατος, καθώς και της ενίσχυσης του τετρακεφάλου μυός.
Ο ασθενής μπορεί να επιστρέψει στον αθλητισμό όταν υποχωρήσει πλήρως ο πόνος και το οίδημα και όταν επιτευχθεί η πλήρης μυϊκή αποκατάσταση του σκέλους. Η αίσθηση της ισορροπίας και η ιδιοδεκτικότητα της άρθρωσης αποκαθίσταται σταδιακά και η χρήση λειτουργικού νάρθηκα ή κηδεμόνα μπορεί να καθησυχάσει τον ασθενή. Όλη η διαδικασία διαρκεί από 4 με 6 μήνες ανάλογα με τη μετεγχειρητική συμμόρφωση του ασθενούς και την χειρουργική τεχνική που χρησιμοποιήθηκε.